- 南多摩医療圏の特徴
南多摩医療圏は相対的医療過疎である。 - 新専門医制度について
「新専門医制度」は、従来の医局制度を補足するべく、地方や郊外の医療機関が、「現地採用」を行うための制度である。 - 「現地採用」の困難さ
人材獲得は、そこに全力を注がない限り、向こうからやってくることはない。 - 新専門医制度の本当の目的
地域全体で育てた若手医師が、地域に残り、次世代の「育成」に取り組む。それが「新専門医制度」の究極の目的であろう。
(以下本文:5〜6分程度でお読みいただけます)
第11回 新専門医制度について
南多摩医療圏の特徴
南多摩医療圏は相対的医療過疎である。
東京医大八王子医療センターは、東京都に12ある二次医療圏のうち、
「南多摩医療圏(八王子市、町田市、日野市、多摩市、稲城市)」に属する。
 出展:地域医療情報システム(日本医師会)
出展:地域医療情報システム(日本医師会)
南多摩医療圏の人口は約140万人で東京都の医療圏では第2位である。
例えば、都道府県の人口をみると
岩手県が約120万人、
島根県が約70万人、
高知県が約80万人、
であることから、
「南多摩医療圏」の規模が非常に大きいことがわかる。
しかも今後の「南多摩医療圏」の人口推移は、
図2のように、2025年まで増え続け、
2040年に至っても、2010年に比し95.3%の減にとどまる。
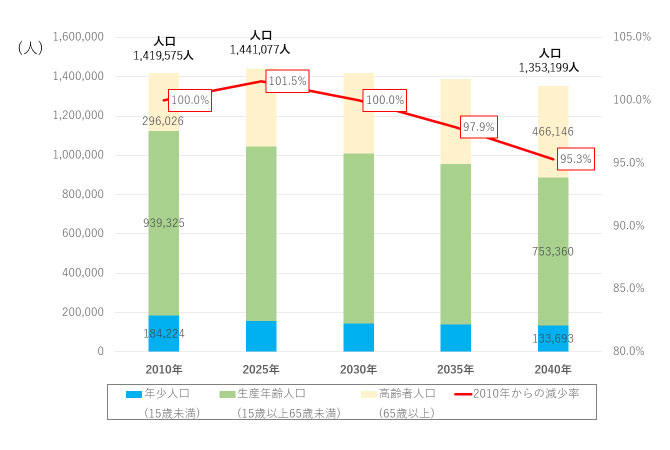
出展:東京都HP「東京都の地域医療構想」の数値をもとに著者作成
これは、日本全体の人口減少が図3のように急峻であるのに対して、
南多摩医療圏は「人口が当分維持される」という、大きな特徴を表している。
出展:総務省統計局HPの数値より著者作
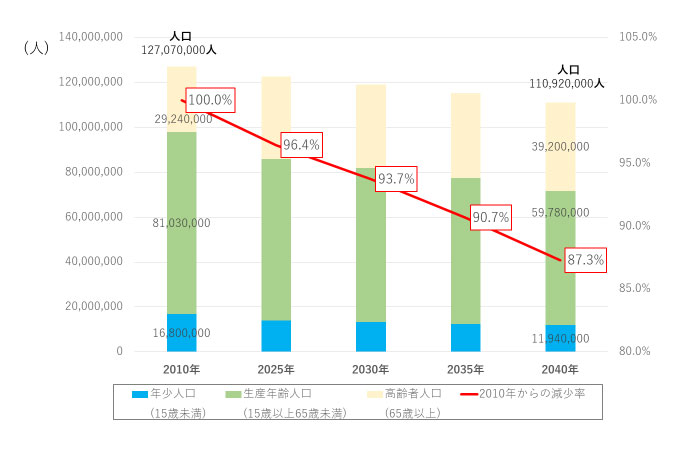
(2040年には、2010年比で87.3%の減少が予測される)
この南多摩医療圏に、「医師が足りているか否か?」と聞かれたら、
データからも、実感としても、「足りていない」と答えざるを得ない。
「東京都への医師集中」が問題視されている昨今ではあるが、
それは、「東京都」というより、「都心(23区)」の意味であろう。
南多摩医療圏は、逆に、「相対的医療過疎」に陥っている。
日本医師会の「地域医療情報システム」によると
南多摩医療圏における「人口10万人に対する医師数」は、196.17人であった。
これに関する他の地域との比較データを図4に示す。
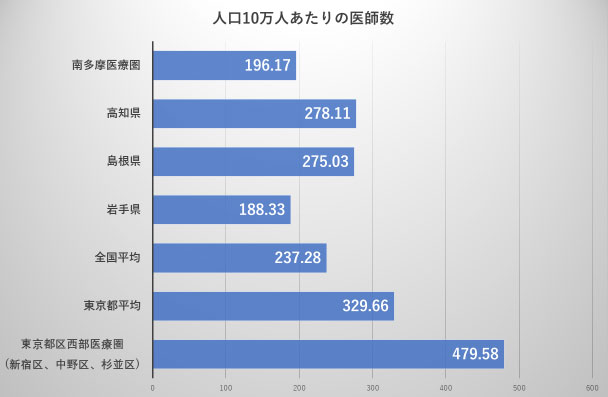
出展:日本医師会「地域医療情報システム」(グラフは著者による)
このデータからわかるように、
南多摩医療圏は、東京都にありながら、
全国平均や、同規模の他県より、人口に対する医師数が少ない。
私の実感としても、「若い医師は、より都心に向かっている。」
そこに輪をかけて、
上述のごとく、南多摩医療圏は、人口減少速度が「遅い」ので、
医療需要は「高い」まま「維持」される。
実際、地域医療構想では(第7回参照)、
全国的には、多くの二次医療圏で、病床の「削減」が求められるなか、
2025年の南多摩医療圏の必要病床数は、今より多く見積もられている(図5)。
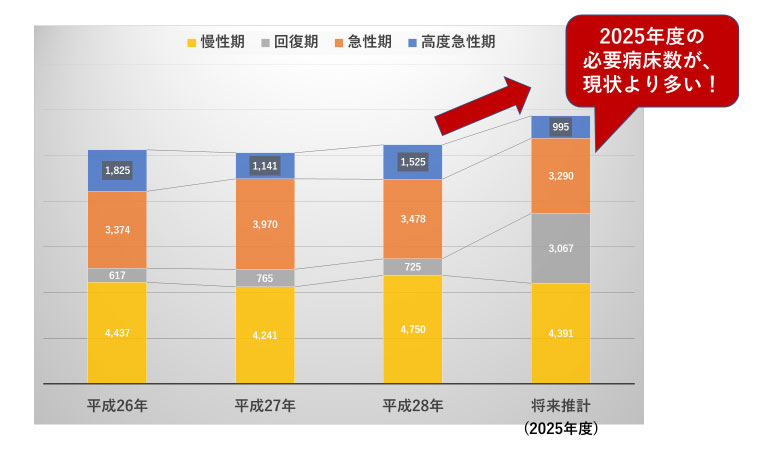 出展:東京都HP「東京都の地域医療構想」の数値をもとに著者作成
出展:東京都HP「東京都の地域医療構想」の数値をもとに著者作成つまり、このまま医師不足が解消されなければ、
「相対的医療過疎」は、さらに悪化することになるだろう。
最後のトドメは、
2024年を期限とした「医師の働き方改革」である。
医師の労働時間が大幅に減少することで、「相対的医療過疎」はさらに悪化する。
結局、いつもと同じ話になってしまうが、
この状況に対して、我々は「地域でまとまって」対応するしかない。
では、地域でどのようにまとまるのか?
その答えの一つが、「新専門医制度」であろう。
新専門医制度について
「新専門医制度」は、従来の医局制度を補足するべく、地方や郊外の医療機関が、「現地採用」を行うための制度である。
新専門医制度とは、従来の「医局制度」では補い切れない、
「地域への医師の供給」を目的としている、と私は解釈している。
「医局制度」とはどのような制度か。
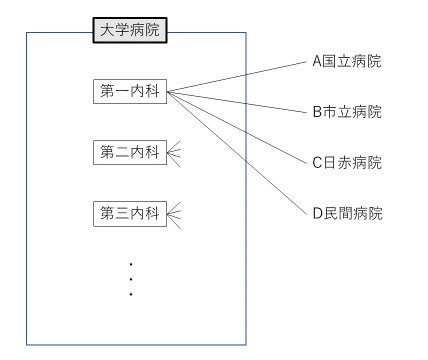
出展:池上直己「医療・介護を読み解く(日経文庫)」一部改
医局制度とは、
大学病院の内科が、例えば、第1から第3内科の講座に分かれ、
それぞれが関連病院を持っている(図6)。
新人医師が「入局」すると、
大学病院と関連病院(A,B,C,D)をローテーションして、研修する。
研修終了後も、独立開業しない限り、
その医師は、大学病院か関連病院(A,B,C,D)の、どちらかに勤務する。
背景として、大学病院は、卒業生の活躍できるような優良な病院を確保したい。
関連病院(A,B,C,D)は、専門性の高い医師を、必要とする。
そういった両者の利害が一致する形で、「医局制度」が発展してきた。
しかし、
「医局制度」だけでは「地域への医師供給」が不十分になったため、
「新専門医制度」が立ち上がったと、私は解釈している。
具体的には、
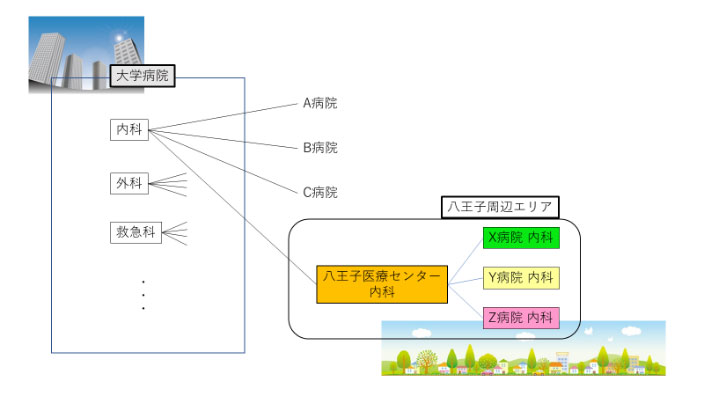
図7のように、
従来通り、大学病院「医局」からの派遣先として八王子医療センターがある。
それに加えて、
八王子医療センターが地域の『基幹研修施設」となり、
地元病院(X,Y,Z)に若手医師を派遣する。
この2段構えが、「新専門医制度」である。
どういうことかと言うと、
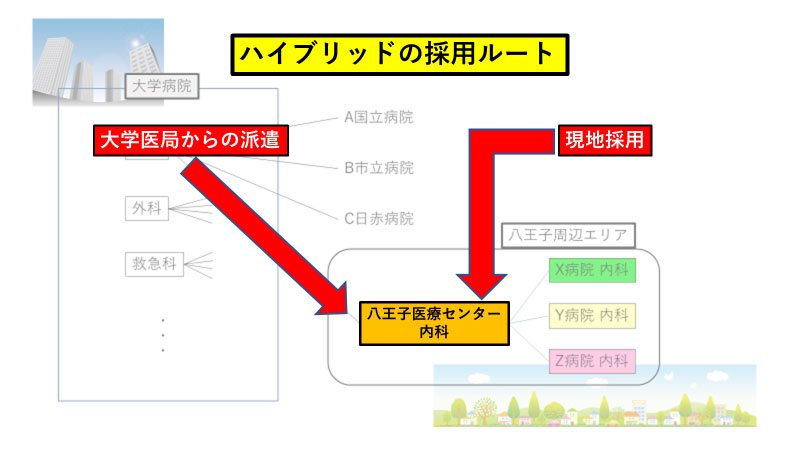
新専門医制度では、
大学医局からの派遣ルートに加えて、
八王子医療センター独自に、「現地採用」することができる。
この新専門医制度により、
地域の基幹病院は、若手医師採用について
「ハイブリッド」のルートを得たことになり、
より独自性の高い、地域に根差した「人材育成」が可能となった(図8)。
「現地採用」の困難さ
人材獲得は、そこに全力を注がない限り、向こうからやってくることはない。
ところが、
「新専門医制度」が立ち上がり3年経った今も、
地域への医師定着は思わしくなく、「都心への一極集中」が目立っている。
これは、とりもなおさず、
郊外や地方の基幹研修施設にとって、現地採用は容易ではないことを意味している。
郊外や地方では、軒並み、大幅な「定員割れ」が発生している。
八王子医療センターのような、地方や郊外の「研修基幹施設」は、
今後、大学本院の医局以上の魅力を発信しなければ、その存続が難しいだろう。
「育成」は、そこに全力を注がない限り、向こうからやってくることはないと思う。
まず、相手を知り、相手の目的を知れば、
納得のいく「育成」ができるような気がする。
各人の「想い」に合わせて、精一杯の「機会の提供」を行うべきだろう。
「機会」とは、
「学びの機会」、
「実践の機会」、
「振り返りの機会」、
「後輩を教育する機会」など、全ての「機会」である。
「育成」や「若手獲得」については
第3回や第17回、第18回、第19回、第20回、第21回等に詳しく書いたが、
そこに全力を注がない限り、人材が向こうからやってくることはない。
結局、人が全てである。
失敗してもくじけず、そこに全力を注ぐ以外に、他に方法はないと思う。
新専門医制度の本当の目的
地域全体で育てた若手医師が、地域に残り、次世代の「育成」に取り組む。それが「新専門医制度」の究極の目的であろう。
私の意見としては、
八王子医療センターのような地域の基幹病院は、
「新専門医制度」において、
内科、外科、救急科だけではなく、
基本領域のほとんど全科が、今後「基幹研修プログラム」を持つべきだと思う。
大学医局との関係を保ちつつ、
現地採用を併せた「ハイブリッド」の人材採用システムを構築し、
安定した人材確保戦略を展開するべきと思う(図9)。
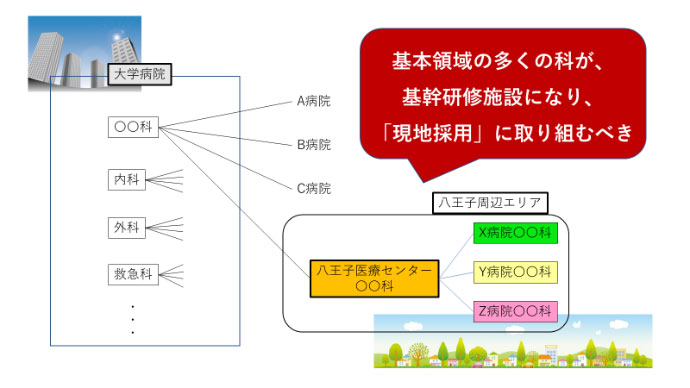
どの科も、最初は、「現地採用」は困難が予測され、大幅な「定員割れ」になるだろう。
しかし、何年かけてでも、「自力採用」できる底力をつけるべきだと思う。
それにより、医療レベルも向上すると思う。
図9でいう八王子医療センターと連携病院(X,Y,Z)が、地域全体で力を合わせて、
実力ある若手を「育成」することは、決して不可能ではないと思う。
若い専攻医が、「地域」の医療・介護施設をラウンドした結果、
そこから生まれる「人的交流」は、「地域連携」の大きなファクターになるだろう。
若いやる気のある医師が、そこに一人いるだけで、
地域の雰囲気がどれだけ明るくなるか。彼ら(彼女ら)は驚くようなパワーを持っている。
「育成」の本質は、自分を超える、有能な人材の輩出だと私は思っている。
地域医療の現場(図のX、Y、Z)には、そういう「育成」のできる、
愛情豊かな、心に余裕のある、ベテランの医師が大勢いる。
地域全体で育てた若手医師が、地域に残ってくれて、次世代の「育成」に取り組む。
こうやって地域医療を発展させてゆくことが、「新専門医制度」の本当の意義であろう。
とくに八王子医療センターは、
新しい地域医療を発展させるために、その「船頭」の役割を担っていると思う。
